Болезнь Осгуда-Шлаттера, известная также как остеохондропатия бугристой поверхности большеберцовой кости, не редкая патология во врачебной практике. К категории остеохондропатий относится много разных патологий, в большинстве поражающих трубчатые кости, к которым крепятся составляющие сухожильно-связочного аппарата и прилегающие к ним ткани.
От заболеваний из категории остеохондропатий довольно редко страдают зрелые. Чаще всего они поражают пациентов дошкольного и подросткового возраста.
О болезни Осгуда-Шлаттера
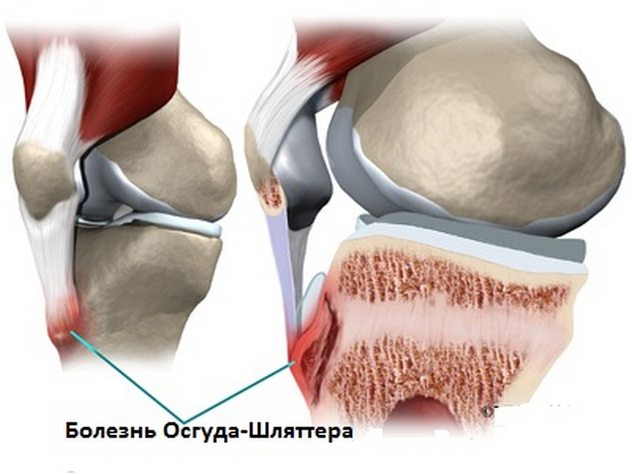
Для понимания механизма развития заболевания нужно разобраться в строении большеберцовой кости. У каждой косточки есть участок деления костной ткани апофиз, по бокам от него располагаются диафиз и эпифиз. На апофизе есть бугристая поверхность, на которой закрепляются связки надколенника и некоторых мышц. При рассматриваемом патологическом процессе страдает именно эта бугристость.
Больше всего патологии подвержены дети от 10 до 16 лет. Врачи выделяют две версии механизма развития патологического процесса:
- Апофизарный участок кости кровоснабжается отдельно. Процесс костного роста происходит быстрее, чем рост сосудов, из-за чего ткани в костях испытывают недостаток кислорода и питательных веществ. На фоне этого кости ребенка становятся хрупкими и подверженными повреждениям, что является основной предпосылкой к развитию остеохондропатии Осгуда-Шлаттера.
- Как известно, дети возрастом до 16 лет очень активны и именно на этот период припадает фаза активного костного роста. Из-за того, что ребенок много бегает, играет и занимается прочими активностями, на недоразвившуюся бугристость большеберцовой кости осуществляется чрезмерная нагрузка. На фоне этого появляются микротравмы и нарушение кровообращения, на которые организм отвечает неинфекционным воспалением и активизированием оссификационных процессов.
В итоге бугристая поверхность подвергается патологическому разрастанию костных структур, так называемому окостенению. Внешне такой процесс проявляется возникновением шишки под коленной чашечкой. Сам по себе процесс является асептическим дегенеративно-дистрофическим нарушением. В большинстве случаев остеохондропатия самоизлечивается после окончания активной фазы костного роста.
Болезнь редко поражает только одно колено. В большинстве клинических случаев патологический процесс присутствует и в правом, и в левом коленном суставном сочленении.
Фактор развития болезни
Больше всего патологии подвержены те дети, которые ведут активный образ жизни или строят профессиональную спортивную карьеру. Некоторые виды спортивных нагрузок предполагают частые рывки и прыжки, необходимость резко менять траекторию движения коленного сустава, поэтому они являются самыми рисковыми и грозят появлением микротравм в области бугристости большеберцовой кости. К потенциально опасным видам спорта относятся:
- Гимнастические нагрузки;
- Игры с мячом (по типу баскетбола, футбола и волейбола);
- Спорт на льду;
- Легкая атлетика (особенно бег);
- Танцы и их производные.
Также патологический процесс часто диагностируется у спортсменов среднего возраста, перенесших травмы колена. Пол пациента тоже считается косвенным предрасполагающим фактором. Чаще всего маленькие пациенты гораздо более спортивно-активны, чем пациентки, поэтому и риск травматизации у них выше.
Симптоматика
Симптоматические проявления остеохондропатии Осгуда-Шлаттера индивидуальны в каждом клиническом случае. При этом есть ряд симптомов, которые диагностируются у каждого пациента.
Самый первый и ранний признак патологического процесса боль. Она локализуется в области коленного сустава и обостряется при физической нагрузке. Если у пациента в анамнезе присутствовали травмы коленного сустава, вероятность остеохондропатической природы заболевания возрастает. По мере прогрессирования патологии болезненность усиливается и появляется и в состоянии покоя.
Со временем к болям добавляются другие признаки болезни Осгуда-Шлаттера:
- Спазмирование мышечных структур, окружающих коленный сустав (в особенности бедренной группы);
- Устойчивый отек и припухлости сверху или снизу коленной чашечки, которые еще сильнее наливаются в утреннее время или после тренировки;
- Прострелы снизу колена, возникающие при резких движениях.
Хоть у больного и появляются характерные признаки воспалительного процесса, самочувствие его не ухудшается. Отсутствует также гипертермия и покраснение кожи над больным суставом. При пальпации колена сквозь отек можно прощупать костную шишку. Сустав обычно на ощупь плотный, а поверхность большеберцовой кости сглаженная.
Контрастность симптоматической картины может меняться в зависимости от формы заболевания. Если остеохондропатия бугристости большеберцовой кости имеет хроническую форму, симптоматика носит приглушенный характер и обостряется при активизации воспаления (чаще всего происходит после физической нагрузки). При острой форме симптомы активны в любое время.
Длительность течения болезни чаще всего привязывается к возрасту пациента и количеству физических нагрузок. В норме симптомы должны начать спадать по мере замедления роста костей. Если больной регулярно занимается спортом и нагружает колено, микротравмы будут происходить снова и снова. Симптоматика не сгладится и будет присутствовать большой риск появления осложнений.
Возможные осложнения
Несмотря на то, что болезнь Осгуда-Шлаттера довольно легко поддается лечению, вследствие развившейся патологии на костях голени может сохраниться костный нарост. Обычно такое образование никак не мешает пациентам в течение жизни, потому как дискомфорта не доставляет.
Если болезнь протекает тяжело и должного лечения не проводится, костный нарост может стать провокатором смещения и деформации надколенных чашечек. В таких клинических случаях при окончании процессов роста в костях развиваются патологии по типу остеопороза. Коленные суставы становятся очень уязвимыми, при опирании на колени больной ощущает сильную боль. У некоторых пациентов ситуация не ухудшается настолько сильно, боли беспокоят только при резких переменах погоды (они становятся метеочувствтительными).
Если заболевание было очень запущено, оно может привести к прогрессирующему разрушению костных тканей. Обычно такой процесс остановить достаточно трудно, помогает только хирургическое вмешательство.
Диагностика и методы лечения
При появлении характерных для остеохондропатии бугристости большеберцовой кости симптомов следует обратиться за помощью к ортопеду. В первую очередь доктор тщательно изучает анамнез пациента (особое внимание обращается на наличие травм колена в прошлом), проводит первичный осмотр и выслушивает жалобы. Для подтверждения диагноза и уточнения сложности клинического случая он может направить больного на:
- рентгенологическое исследование (делается снимок колена в боковой и прямой проекции);
- МРТ или КТ;
- денситометрию (определяет минеральную плотность костной ткани);
- общий и биохимический анализ крови;
- ультразвуковое исследование.
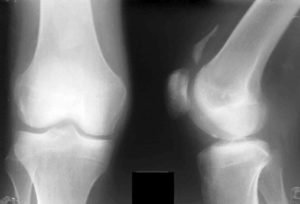
В зависимости от результатов исследований врач присваивает патологии рентгенологическую группу. Их существует несколько:
- Первая возрастное окостенение апофизарного участка большеберцовой кости;
- Вторая замедленное возрастное окостенение апофизарного участка большеберцовой кости;
- Третья костистая шишка в области передней поверхности хоботковидного отростка.
После оценки тяжести болезни и масштаба патологического процесса врач составляет план лечения болезни. В большинстве случаев можно ограничиться методами консервативной терапии.
Консервативная терапия
Первый и, пожалуй, самый важный аспект консервативного лечения минимизация нагрузки на пораженное колено. Должен соблюдаться щадящий режим, интенсивные спортивные нагрузки следует устранить полностью. В некоторых случаях пациентам назначается носка специального поддерживающего бандажа, который будет фиксировать колено и уменьшать амплитуду движений в хоботковидном отростке.
Консервативная терапия включает в себя:
- Прием медикаментов. Назначается не всегда. Целью медикаментозного лечения является устранение воспалительного процесса посредством приема НПВС. Такие лекарства также помогают уменьшить боль и тем самым нормализовать состояние пациента. Среди нестероидных противовоспалительных средств самыми частоназначаемыми являются лекарства на основе ибупрофена, диклофенака и вольтарена. Медикаментозная терапия НПВС практически в каждом случае дополняется средствами с витаминами B и E, кальцием и антиагрегантами.
- Физиотерапия. Тип процедур будет зависеть от определенной ранее группы болезни. Пациентам из первой группы показана магнито- и электротерапия. Второй группе рекомендуется пройти сеансы электрофореза с использованием лидокаина/никотиновой кислоты/хлорида кальция, и магнитотерапию. Больным из третьей группы сначала назначаются процедуры электрофореза с йодидом калия или гиалуронидазой, а потом курс из чередующихся между собой сеансов магнитотерапии и электрофореза с никотиновой кислотой или хлоридом кальция.
- ЛФК. Используются для укрепления мышечного каркаса и связочного аппарата. При этом важно помнить о щадящем режиме для колена. Комплекс упражнений обязательно должен подбирать доктор в зависимости от состояния конкретного пациента. Неправильно подобранный ЛФК-комплекс может только отяготить течение патологического процесса.
Отличный эффект на пораженные колени оказывают средства народной медицины, которые используются в комплексе с основной терапией. Курс лечения болезни Осгуда-Шлаттера может составлять от трех до шести месяцев. После его прохождения у больных значительно снижаются болевые ощущения и другие проявления патологического процесса. Пациенты, которые в прошлом страдали от остеохондропатии и прошли лечение, должны в течение всей жизни беречь себя от чрезмерных физических нагрузок.
Хирургическое вмешательство
Операция может проводится, если:
- Консервативное лечение было не эффективным;
- Болезнь прогрессирует и разрушается костная ткань;
- Пациенту уже больше 14 лет, а болезнь не самоизлечивается.
При болезни Осгуда-Шлаттера может проводиться несколько видов вмешательств:
- Стимулирование бугристости pease- или beck-методикой;
- Установка трансплантата в целях стимулирования остеопарации;
- Смещение участков крепления частей апофиза;
- Расширенная декортикация.
После проведения операции пациентам назначается медикаментозная терапия. Она направляется на ускорение регенерации костных тканей. Также перенесшим вмешательство назначается носка поддерживающе-давящего бандажа или повязки.
Реабилитационный период среднем длится 5 месяцев.
Уже спустя пару недель после вмешательства пациенты отмечают уменьшение симптоматических проявлений болезни.
Вывод
Болезнь Осгугда-Шляттера остеохондропатическое дегенеративно-дистрофическое нарушение, суть которого заключается в образовании костного нароста на бугристости большеберцовой кости.
В большинстве случаев данная болезнь проявляется болями и отеками в области колен. Методика лечения остеохондропатии зависит от тяжести патологического процесса. Терапия может быть консервативной или хирургической.