
Этиология и патогенез
В 1989 году был выявлен ген, контролирующий строение и работу белка, под названием «трансмембранный регулятор гена муковисцидоза» (МВТР). Он располагается в мембране эпителиальных клеток выводных протоков желез внешней секреции — слюнных, потовых, бронхиальных, урогенитальных, кишечника и поджелудочной железы — и участвует в регуляции движения электролитов (особенно хлора) между клетками и межклеточным содержимым. Изменение гена приводит к нарушению транспорта и секреции ионов хлора. Результатом этого процесса является снижение уровня воды в секрете желез и увеличение их вязкости. На сегодняшний день выявлено прочти 2 тысячи мутаций МВТР.
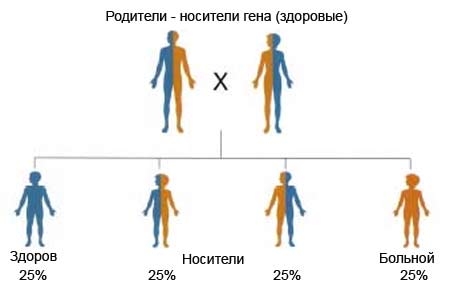
Принцип наследования заболевания
Патогенез заключается в различных нарушениях работы внутренних органов, которые описаны в таблице:
| Органы и системы | Патология |
| Легкие |
|
| Поджелудочная железа |
|
| Печень |
|
| Кишечник |
|
| Мужская репродуктивна система |
|
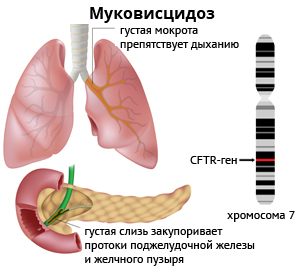
В Российской Федерации частота возникновения муковисцидоза составляет 1 случай на 10 000. В мире этот показатель среди людей европеоидной расы варьируется: 1 на 600–17 000.
Классификация
На сегодняшний день клинически применяется разделение муковисцидоза на формы:
- 1. Легочную.
- 2. Кишечную.
- 3. Легочно-кишечную, или смешанную.
- 4. Сольтеряющую (синдром псевдо-Барттера).
- 5. Неонатальную гипертрипсиногенемию.
- 6. Атипичную.
Последней версией для Международной классификации болезней (МКБ-10) является следующая систематика:
- 1. Классический муковисцидоз с ферментативной недостаточностью поджелудочной железы.
- 2. Классический муковисцидоз без нарушения функций поджелудочной железы.
- 3. Изолированная обструктивная азооспермия.
- 4. Атипичный муковисцидоз.
- 5. Хронический панкреатит.
- 6. Распространенные бронхоэктазы.
- 7. Инфекционно-аллергический микоз дыхательных путей плесневыми грибками.
- 8. Диффузный панбронхиолит.
- 9. Неонатальная гипертрипсиногенемия.
- 10. Склерозирующий холангит.
Изучение болезни продолжается, поэтому в дальнейшем потребуется пересмотр этих классификаций.
Клиническая картина и осложнения
С раннего возраста проявляются симптомы бронхолегочной инфекции, а также рецидивирующие бронхиты. Общими признаками патологии являются:
- кашель с густой гнойной мокротой, порой доводящий до рвоты;
- свистящее дыхание;
- одышка;
- задержка прибавки веса;
- обильный частый стул со зловонным запахом и примесью жира;
- соленый привкус кожи;
- деформация грудной клетки;
- признаки хронического кислородного голодания — утолщение фаланг пальцев рук и ног (симптом «барабанных палочек ») и изменение формы ногтей в виде часовых стекол (палец Гиппократа);
- увеличение живота в размерах («лягушачий» живот).
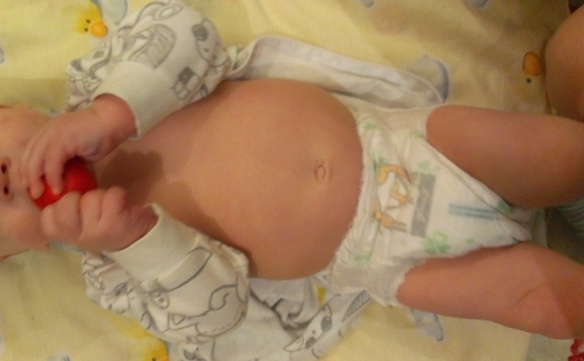
«Лягушачий» живот
В зависимости от возраста ребенка существуют определенные симптомы муковисцидоза.
Некоторые из них могут возникать у детей разных возрастных групп и описаны в таблице:
| Возраст | Симптомы |
| Грудной |
|
| Дошкольный |
|
| Школьный |
|
| Подростковый |
|
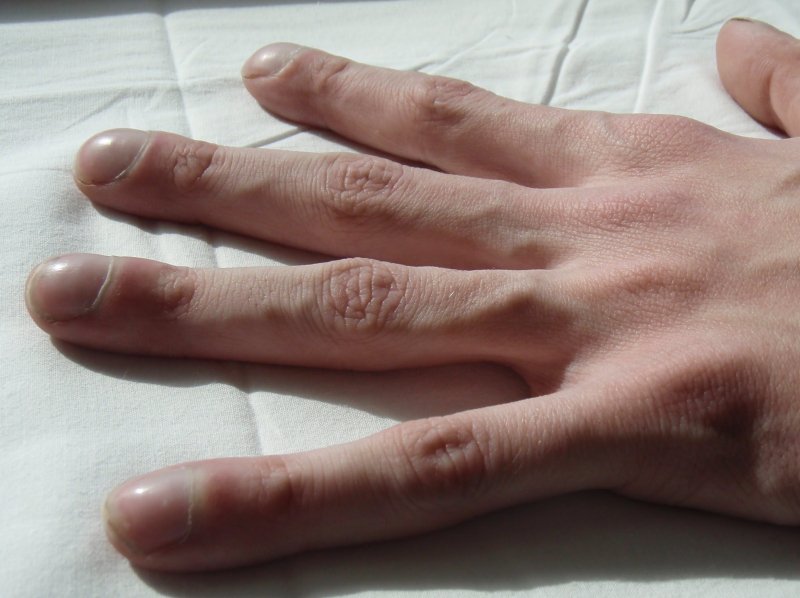
Симптом «барабанных палочек» и «часовых стекол» при муковисцидозе
Осложнения муковисцидоза:
- 1. Абсцессы — скопление гноя в тканях с образованием полости.
- 2. Ателектазы — невозможность или ограничение поступления воздуха в альвеолы.
- 3. Пневмоторакс — скопление воздуха между листками плевры.
- 4. Легочное сердце — увеличение отделов сердца с правой стороны.
- 5. Кровохаркание.
- 6. Выпадение прямой кишки.
- 7. Легочное или желудочное кровотечение.
- 8. Гайморит.
- 9. Цирроз печени.
- 10. Мекониальный илеус — закупорка тонкого кишечника густым меконием.
- 11. Отечный синдром.
- 12. Физическое недоразвитие.
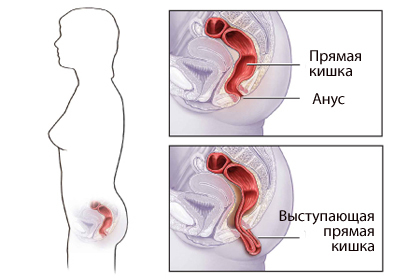
Выпадение прямой кишки
Диагностика
Основными методами диагностики кистозного фиброза являются:
- 1. Лабораторный.
- 2. Инструментальный.
- 3. Дифференциальный.
Лабораторная диагностика включает исследования, описанные в таблице:
| Название | Цель и способ проведения |
| Скрининг новорожденных на муковисцидоз | Обследованию подвергаются все новорожденные. В России скрининг осуществляется в четыре этапа, из которых первые три считаются обязательными. На первом этапе оценивается содержание ИРТ (иммунореактивного трипсина) в высушенной крови. Ее берут у доношенных малышей на 3-и — 4-е сутки после рождения, у недоношенных — на 7-й – 8-й день. Второй этап включает проведение повторного исследования крови на ИРТ, если первый показал превышение нормы. Кровь на анализ берут через 21–28 дней после рождения. На третьем этапе, при втором положительном результате анализа на ИРТ, назначается потовая проба. С ее помощью выявляется повышение уровня ионов натрия и хлора в поте пациента с кистозным фиброзом. Четвертый этап предполагает проведение ДНК-диагностики с целью определения мутации гена МВТР. Если выявляется одна или две мутации, больного направляют в Центр муковисцидоза |
| Количественное измерение хлоридов в поте | Предполагает проведение троекратного исследования пота на электролиты. Положительным результатом служит индекс более 80 ммоль/л, пограничное значение — от 50 до 80 ммоль/л, нормальный уровень – до 50 ммоль/л |
| Измерение разности назальных потенциалов | Осуществляется у детей в возрасте старше шести лет. Метод характеризуется измерением разности потенциалов между электродами, один из которых находится на предплечье, а второй — на слизистой носа. Нормальным показателем является результат от -5 mv до -40 mv, у больных муковисцидозом он составляет от -40 mV до -90 mV |
| Микробиологический анализ мокроты | Рекомендуется для выявления патогенной микрофлоры и определения ее чувствительности к антибиотикам |
| Тест на определение панкреатической недостаточности | Измерение нейтрального жира в кале и эластазы кала — фермента переваривания белка |
| Исследование на плесневый микоз | Суть процедуры заключается в выявлении инфекционно-аллергического плесневого микоза. Определяется уровень IgE (общего иммуноглобулина Е) и специфических IgE и IgG к плесневым грибкам рода Aspergillus — Aspergillus fumigatus |
Инструментальная диагностика предполагает следующие исследования:
| Название | Цель и способ проведения |
| Рентгенография грудной клетки | Помогает выявить признаки деформации грудной клетки, усиление легочного рисунка, рост соединительной ткани в легких (пневмофиброз), изменение перибронхиальных отделов легких (перибронхиальная инфильтрация), нарушение поступления воздуха в альвеолы (ателектазы), бронхоэктазы, образование полостей, заполненных воздухом или жидкостью (буллы) |
| КТ (компьютерная томография) грудной полости | Основной и информативный метод определения изменений в легких при кистозном фиброзе |
| Анализ функции внешнего дыхания | Проводится у детей старше пяти лет. Помогает выявить обструктивные (затруднение выдоха) и рестриктивные (уменьшение эластичности легких) нарушения вентиляции |
| Трахеобронхоскопия | Эндоскопическое исследование трахеи и бронхов при помощи бронхоскопа |
| Эхокардиографическое исследование (ЭхоКГ) с доплеровским анализом | Обследование с использованием датчика, производящего ультразвуковые волны, и измерение давления в легочной артерии. Метод позволяет определить увеличение давления в легочной артерии и расширение правых отделов сердца, распространенных при муковисцидозе |
| Проба Манту | Для исключения туберкулезной инфекции |
| УЗИ органов брюшной полости и печени | Проводится с целью выявления кист в поджелудочной железе и определения типа кровотока в печени (линейный кровоток говорит о присутствии фиброза) |
| Фиброэластометрия печени | Позволяет распознать степень фиброза органа |
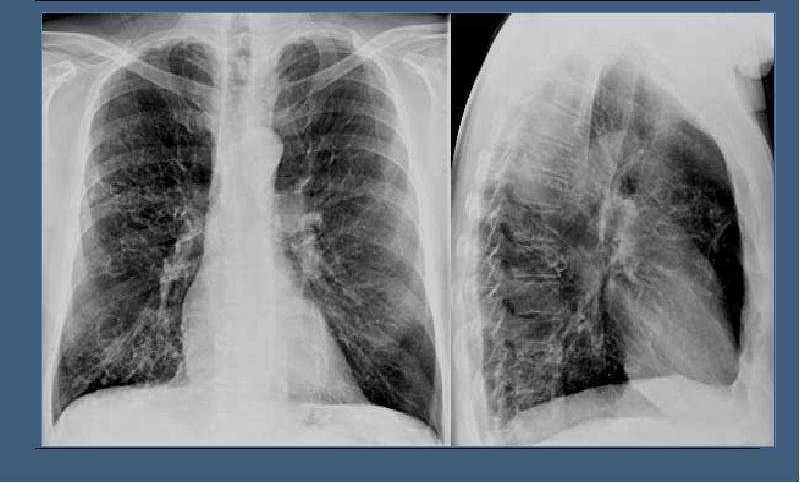
Рентгенограмма легких с признаками бронхоэктазов
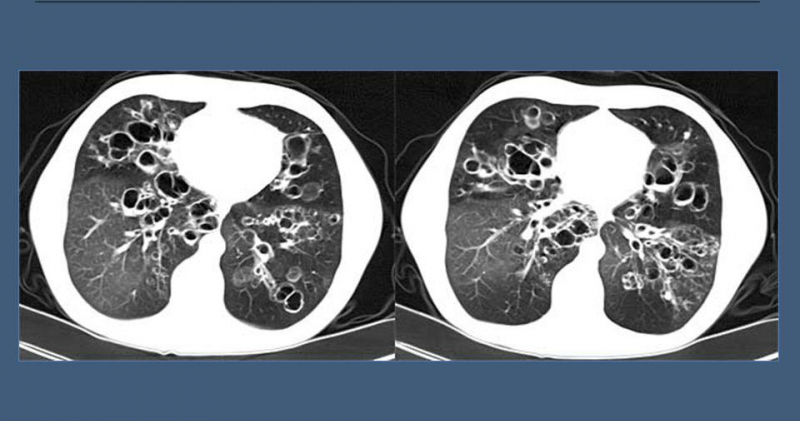
Определение бронхоэктазов при помощи компьютерной томографии
Дифференциальная диагностика проводится для того, чтобы исключить заболевания с похожими симптомами:
| Название патологии | Методы дифференцировки |
| Врожденные аномалии системы бронхов |
|
| Туберкулез |
|
| Состояние иммунодефицита |
|
| Первичная цилиарная дискинезия |
|
Лечение
Терапия муковисцидоза ставит определенные цели:
- 1. Обеспечение максимально высокого качества жизни больного.
- 2. Предупреждение и лечение обострения хронических инфекционно-воспалительных заболеваний в бронхолегочной системе.
- 3. Подбор правильного рациона и режима питания.
Обязательными методами лечения являются:
- 1. Кинезитерапия.
- 2. Антибактериальная терапия.
- 3. Терапия против кашля.
- 4. Ферментативная терапия.
- 5. Диета и витамины.
- 6. Препараты различных групп и агрессивные методы нутритивной поддержки.
Кинезитерапия
Этот метод включает дренирование бронхиального дерева и ЛФК (лечебную физкультуру). Он является одним из основных компонентов в комплексном лечении муковисцидоза. Цель — очищение бронхов от тягучей мокроты. Для этого используются:
- 1. Постуральный дренаж — процедура, облегчающая отхождение мокроты путем специального изменения положения тела.
- 2. Перкуссионный массаж грудной клетки — легкое простукивание, вызывающее вибрацию бронхов и отхождение мокроты.
- 3. Техники активного цикла дыхания.
- 4. Контролируемое откашливание.
Для младенцев и новорожденных применяются пассивные методы кинезитерапии:
- 1. Положения, облегчающие эвакуацию слизи из легких.
- 2. Легкий вибрационный и поглаживающий массаж.
- 3. Контактное дыхание.
- 4. Занятия на фитболе.
- 5. Использование вибрационного жилета.
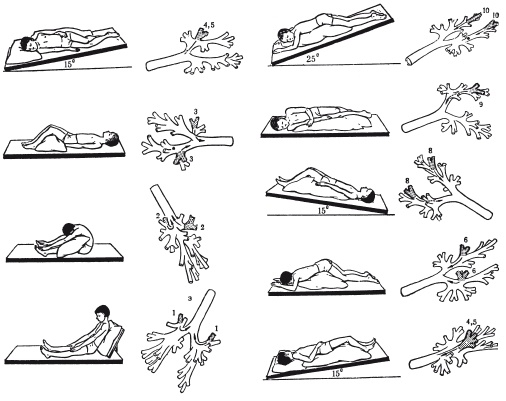
Позы для улучшения отхождения мокроты
Лечебная физкультура позволяет:
- предупреждать обострения и лечить воспалительные процессы в бронхах и легких;
- тренировать мышцы, участвующие в дыхании;
- развивать правильное дыхание;
- улучшать газообмен в легких;
- формировать положительный эмоциональный настрой ребенка.
Антибактериальная терапия
Лечение противомикробными препаратами рекомендуется всем пациентам с легочной формой заболевания, у которых наблюдаются:
- обострения муковисцидоза;
- выявление возбудителей респираторных процессов численностью более 10 в 3-й – 4-й степени;
- хроническое высеивание P.aeruginosa.
Антибактериальные препараты, принимаемые при высеве различных микроорганизмов из бронхиального секрета:
| Название микроорганизмов | Лекарственные средства |
| Staphylococcus aureus (золотистый стафилококк) и Haemophilus influenzae (гемофильная инфекция) |
|
| Pseudomonas aeruginosa (синегнойная палочка ) |
|
| Burkholderia cepacia |
|
| Achromobacter xylosoxidans |
|
Терапия против кашля
В основе ее лежит использование двух групп препаратов:
- 1. Муколитических (разжижающих мокроту).
- 2. Бронхолитических (устраняющих спазм бронхов).
Наиболее эффективным способом введения лекарственных средств этих групп является ингаляционный, но при приступах ночного кашля возможно применение лекарств пролонгированного действия внутрь. Ингаляции можно проводить как в условиях стационара, так и дома при помощи небулайзера.
Востребованные препараты, применяемые в лечении муковисцидоза, описаны в таблице:
| Группа | Название |
| Муколитические средства |
|
| Бронхолитические средства |
|
Ферментативная терапия
Всем новорожденным с кишечной симптоматикой муковисцидоза, а также с низким показателем эластазы в кале рекомендовано заместительное лечение панкреатическими ферментами. Обязательным в терапии является контроль:
- показателей копрограммы (лабораторного исследования фекалий);
- характера и частоты стула;
- ежемесячной прибавки веса;
- динамики роста.
Для повышения эффективности лечения иногда назначаются панкреатические ферменты совместно с Фамотидином, Ранитидином, Омепразолом, Эзомепразолом. Обычно эти вещества рекомендуются при отсутствии терапевтического эффекта или при необходимости увеличения доз панкреатических ферментов.
Диета и витамины
Особенностями рациона детей, больных муковисцидозом, являются:
- 1. Повышенное содержание белков, жиров и углеводов.
- 2. Калорийность пищи должна быть увеличена на 120–200%, причем жирами обеспечивается 35–45% всей потребности в энергии, белками — 15%, углеводами — 45–50%. В зависимости от возраста дополнительная необходимость в суточных калориях составляет:
- 200 ккал — 1–2 года;
- 400 ккал — 3–5;
- 600 ккал — 6–11;
- 800 ккал — от 12 лет.
Принципы питания детей приведены в таблице:
| Возраст | Клинические рекомендации |
| До 1 года |
|
| Дошкольники и школьники |
|
Дозировка витаминов и бета-каротина для больных с панкреатической недостаточностью представлена в таблице:
| Витамин | Суточная доза |
| А | 4000–10000 МЕ |
| Д | 400–2000 МЕ |
| Е |
|
| К | 2–5 мг, при патологии печени — 10 мг |
| Бета-каротин | 0,5–1 мг /кг, максимальная доза — 50 мг |
Препараты различных групп и агрессивные методы нутритивной поддержки
В индивидуальном порядке назначаются препараты разных фармакологических групп.
К ним относятся:
- 1. Глюкокортикостероиды (Преднизолон). Рекомендованные ситуации:
- тяжелое течение болезни с частыми обострениями и выраженной дыхательной недостаточностью;
- затяжной воспалительный процесс в легких с признаками осложнения в виде ателектатических изменений;
- стойкий и интенсивный обструктивный синдром.
- 2. Макролиды (Азитромицин, Кларитромицин). Применяются при хронической синегнойной инфекции в качестве иммуномодулирующих, противовоспалительных препаратов или антиоксиданта.
- 3. Нестероидные противовоспалительные лекарственные средства. Обладают мощным противовоспалительным эффектом. Их длительное применение запрещено из-за вероятности серьезных осложнений.
- 4. Препараты урсодезоксихолевой кислоты.
Агрессивные методы нутритивной поддержки включают:
- 1. Энтеральное питание с помощью назогастрального зонда или через гастростому.
- 2. Парентеральное питание:
- Полное. Осуществляется через центральный венозный катетер и применяется после хирургической операции на кишечнике, остром панкреатите и синдроме короткой кишки.
- Частичное. Используется как дополнительное питание. Через периферическую вену вводятся жировые эмульсии, витамины и глюкозо-аминокислотные смеси.
Хирургическое лечение при муковисцидозе подразумевает эмболизацию бронхиальной артерии при кровотечениях и кровохарканье, не поддающихся консервативному лечению. Также рекомендована пересадка печени при терминальной стадии цирроза, но с относительно сохраненной функцией внешнего дыхания.
Диспансерное наблюдение и профилактика
Профилактикой муковисцидоза выступают:
- 1. Дородовая диагностика.
- 2. Неонатальная диагностика.
Наличие заболевания предполагает активное диспансерное наблюдение с обследованием не реже одного раза в три месяца.
Принципы лечения и диспансерного учета:
- 1. Терапию рекомендуется проводить в специализированных учреждениях — центрах муковисцидоза.
- 2. Перевод во взрослый центр осуществляется по достижении пациентом 18-летнего возраста.
- 3. Длительность пребывания в лечебном учреждении составляет от 14 до 21 дня.
- 4. Обследование проводится каждые три месяца, при этом дети с впервые поставленным диагнозом и пациенты с тяжелым течением заболевания наблюдаются ежемесячно.
- 5. При отсутствии необходимости в госпитализации пациента направляют на амбулаторно-поликлиническое лечение у педиатра и пульмонолога.
При амбулаторном осмотре проводятся необходимые исследования:
| При каждом приеме (1 раз в 3 месяца ) | Ежегодные обследования |
|
|
Муковисцидоз — неизлечимое заболевание. Больные нуждаются в непрерывном лечении и диспансерном наблюдении. Течение болезни сугубо индивидуально, причем прогрессирование не зависит напрямую от своевременности и адекватности терапии.

