
Пневмония
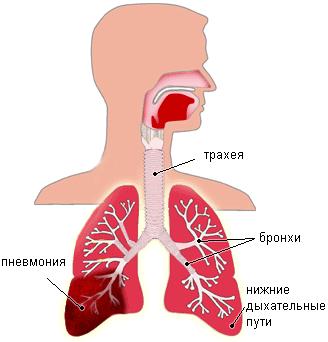
Пневмония — воспаление респираторной части легких. Выделяют крупозную и очаговую формы патологии. В ее возникновении участвуют бактерии пневмо -, стафило — и стрептококки, клебсиелла пневмонии, палочка Пфейффера, иногда кишечная палочка, протей, гемофильная и синегнойная палочки, возбудитель Ку-лихорадки — риккетсия Бернета, легионелла, палочка чумы, некоторые вирусы, микоплазмы, грибы.
Возбудители попадают в легкие воздушно-капельным путем, с кровотоком или с лимфой из верхних дыхательных путей, обычно при наличии в них острых или хронических очагов инфекции и из инфекционных очагов в бронхах.
Причины развития заболевания
Чаще всего болезнь вызывают бактериальные инфекции. В некоторых случаях пневмония развивается из-за тяжелых травм грудной клетки, излучения, интоксикации, на фоне аллергии.
В группу риска попадают дети с сердечной недостаточностью, постоянными бронхитами, хроническими ЛОР-заболеваниями, в состоянии иммунодефицита, истощенные малыши, лежачие пациенты, а также пожилые люди.
Инфекции проникают в организм через бронхи, кровь и лимфу. Вследствие низкого защитного бронхопульмонального барьера в горле развивается воспаление, которое распространяется на нижние отделы дыхательной системы. В альвеолах образуется жидкость, препятствующая проникновению кислорода из легких в кровь. Начинается легочная и дыхательная недостаточность. В тяжелых случаях пневмонии развивается сердечная недостаточность.
Выделяют четыре стадии пневмонии при положительном исходе заболевания:
- 1. Стадия прилива. Болезнь только начинает развиваться. Ее длительность — от нескольких часов до трех дней. Легочные капилляры расширяются, кровь приливает и начинает в них застаиваться. Повышается температура тела, появляется сухой кашель, одышка, боли при вдохе и кашле.
- 2. Стадия красного опеченения. Продолжительность от 1 до 3 дней. Альвеолы заполняются плазмой, начинается уплотнение легочной ткани. Легкие становятся красными, альвеолы теряют воздушность. Усиливаются боли в области груди, температура не снижается, мокрота приобретает ржавый цвет.
- 3. Стадия серого опеченения. Длится от 4 до 8 суток. Эритроциты и гемоглобин распадаются. Образуется гемосидерин. Цвет легких меняется с красного на бурый за счет поступающих в них лейкоцитов. Больной начинает откашливать гнойную, слизистую мокроту. Боли становятся тянущими и тупыми, уменьшается одышка. Снижается температура тела.
- 4. Стадия разрешения. Длится от 10 до 12 суток. Начинается выздоровление и рассасывание мокроты. Она растворяется и разжижается, восстанавливается воздушность легких. Процесс выздоровления проходит долго и болезненно. Начинает легко отходить мокрота, боли утихают, температура тела нормализуется.
Симптомы воспаления легких
Большинство случаев заболевания пневмонией фиксируется после ОРВИ и является их осложнением. У грудничка и новорожденного ребенка сразу отмечается»заложенность» носа. Поднимается и длительное время держится высокая температура. Дыхание приобретает»крякающий» характер, появляется одышка. Кашель не исчезает, становиться частым, глубоким. Мокрота не откашливается. Иногда ребенок закашливается до рвоты. Появляются срыгивания, меняется стул. Так как легкие не передают в кровь достаточное количество кислорода, кожные покровы ребенка приобретают синюшность и сероватый цвет. Малыш отказывается от еды и питья, соответственно, теряет в весе. Сон становится беспокойным, с тяжелыми приступами кашля. Во время бодрствования появляются капризы и плаксивость. В этом возрасте пневмония особенно опасна, так как развивается быстро и может привести к летальному исходу.
У детей в возрасте после двух лет пневмония начинается с быстрого повышения температуры тела, кашля с гноем, выделяющимся из бронхов. Сильный кашель приводит к появлению болей в области груди уже через 1-2 суток.
Добавляются следующие симптомы:
- повышение температуры тела от 38 С до 40 С;
- тело бьет озноб;
- сухой кашель;
- отсутствие аппетита;
- похудение;
- губы становятся сухими и шелушащимися;
- в легких слышны отчетливые шумы;
- дыхание становится жестким, поверхностным;
- появляется одышка;
- в отделившейся из легких мокроте может быть кровь.
Если у ребенку присутствуют эти признаки болезни, нужно незамедлительно обратиться к педиатру.
Терапия болезни
Лечение складывается из 3 уровней:
- 1. выявление и устранение причины заболевания;
- 2. купирование воспалительного очага;
- 3. симптоматическая терапия.
Лечение пневмонии у детей антибиотиками и антибактериальными лекарствами предполагает использование препаратов из групп пенициллинов, макролидов, цефалоспоринов, фторхинолонов:
| Группа препаратов | Название лекарства | Дозировка |
|---|---|---|
| Пенициллины | Амоксиклав, Аугментин, Флемоксин | Назначают в дозировке 500 мг +125 мг или 875 мг + 125 мг через каждые 8 часов в начале приема пищи |
| Макролиды | Азитромицин, Кларитромицин, Сумамед | Применяют по 500 мг одноразово в сутки |
| Фторхинолоны | Левофлоксацин, Спарфлоксацин | Прописывают по 500 мг дважды в день после еды |
| Цефалоспорины | Супракс, Панцеф, Цефтриаксон | Принимают в дозировке 200 мг дважды в день во время или после еды |
Хороший эффект в борьбе с заболеванием в первые 2-3 дня дает внутривенное введение антибиотиков. Затем их же больной принимает перорально. Полный курс длится не менее 10 дней.
Наряду с антибиотиками, которые убивают инфекцию, в схему лечения входят средства для разжижения мокроты и ее выведения из дыхательных путей.
Отхаркивающие средства
Основной симптом пневмонии у детей — дыхательная недостаточность. Дыхание учащается, но при этом остается поверхностным, неглубоким. При воспалении легких почти всегда появляется влажный кашель и сопровождается отхождением мокроты. При этом бактерии, вызывающие воспаление, влияют на состав и консистенцию мокроты. Под их воздействием она становится более густой. Вывод наружу слизи затрудняет гной, образованный погибшими лейкоцитами вируса. В мокроте может появиться гнойная составляющая, что дополнительно затрудняет ее вывод наружу. Для освобождения легких нужно принимать муколитические препараты. Самыми популярными являются средства на основе ацетилцистеина: АЦЦ (порошок в пакетиках или шипучие таблетки), Викс Актив, Мукобене, Флуимуцил.
Детям назначают ацетилцистеин однократно или делят на несколько приемов. Но общая дозировка не должна превышать:
- для 2-6 лет – 200-300 мг;
- для 6-14 лет – 300-400 мг;
- старше 14 лет – 400-600 мг.
С осторожностью назначают препарат грудным детям и малышам до двух лет. Лечение в данном случае должно проводиться под наблюдением врача.
Бронхолитики
При болезни часто наблюдается синдром непроходимости респираторного тракта, то есть сужение дыхательного канала. Больному становится трудно дышать. Одышка наблюдается даже в состоянии покоя. Назначают ингаляции с такими средствами, как Эуфиллин, Сальбутамол, Атровент Н, Беродуал. Ими делают ингаляции с помощью небулайзера. Начинают с малых доз: 20 капель. Процедуру проводят 3 раза в день. Препараты в форме аэрозолей брызгают в горло на вдохе так, чтобы лекарство как можно глубже попало в легкие. Ингаляции можно делать даже детям до года.
Методы нетрадиционной медицины
Только народными средствами детскую пневмонию вылечить нельзя. Они могут применяться в качестве дополнительной терапии к основному лечению. Эффективность народных средств существенно уступает медицинским препаратам. Но не следует отказываться от настоев и отваров природных трав, так как в них содержатся полезные антимикробные, противокашлевые и иммуноукрепляющие вещества.
Бактериостатичные средства
Существуют растения, обладающие фитонцидными свойствами. Это летучие вещества, чаще всего с пахучим ароматом. Они не убивают бактерии и микроорганизмы, но создают среду, в которой последние не могут размножаться. Такими свойствами обладают: хрен, имбирь, лук, чеснок, редька. Эти растительные продукты в период болезни полезно употреблять внутрь или вдыхать их пары.
В эту же группу входят эфирные масла эвкалипта, хвойных растений, цитрусовых фруктов. Антибактериальные свойства эфирных масел действуют по принципу повышения иммунологических механизмов защиты организма. Они помогают ему самому восстановить баланс микрофлоры. Эфирные масла испаряют в аромалампе. В 3 ст. л воды капают 3-4 капли масла. Не гасят лампу до полного испарения.
Отхаркивающие средства
Полезны отвары из трав с отхаркивающим действием. Самым популярным рецептом является отвар сухой травы подорожника, мать-и-мачехи, корня солодки. Подорожник известен в народной медицине бактерицидным свойствам и противовоспалительным действием. Корень солодки снимает явления першения в горле и снижает воспаление слизистой оболочки, отечность спадает и уменьшаются болевые ощущения. Мать-и-мачеха хорошо дезинфицирует, помогает бороться с воспалительными процессами, уменьшает плотность мокроты в дыхательных путях.
Для приготовления целебного отвара нужно взять по 1 ст. л сухого сырья солодки, мать-и-мачехи и подорожника, залить 0,5 л кипятка. Настаивать 30 минут. Отвар употреблять по 2-3 раза в день по 2 ст. л.
Иммуноукрепляющие средства
Растениями с сильно выраженным иммуномодулирующим эффектом являются: эхинацея, шиповник, элеутерококк, женьшень.
Эти травы не заваривают кипятком и не кипятят. Отвары из них готовят на водяной бане. В маленькую емкость засыпают 1 ст. л.сухого сырья и заливают 1 стаканом воды. В другую емкость большего объема наливают воду и помещают в нее меньшую со смесью сухой травы и воды. Ставят на огонь и держат 30-40 минут. Затем остужают.
Дыхательная гимнастика и массаж
В период восстановления после пневмании с детьми нужно делать дыхательные упражнения.
С ребенком в игровой форме выполняются следующие упражнения:
- 1. Не торопясь, нужно надувать воздушные шары или мыльные пузыри.
- 2. Совершать движения руками по кругу»мельница».
- 3. «Крылышки». Руки согнуты, кисти на плечах. На вдох нужно поднять локти вверх, на выдох — опустить вниз.
- 4. «Вьюн». Положение стоя. Руки вверху с мячом. Делать круговые движения туловищем по часовой стрелке и в обратную сторону.
- 5. Медленно ходить с контролем глубокого дыхания.
Цель такой гимнастики — стимулировать естественную работу дыхательных органов. Благодаря этому:
- увеличивается приток крови к легким;
- укоряется обмен веществ;
- ускоряются процессы регенерации;
- токсины выводятся из тканей.
Правильная постановка диагноза
При обращении к врачу с симптомами температуры, кашля, соплей доктор для диагностики заболевания обязательно слушает больного ребенка и при подозрении на развитие воспаления легких назначает на флюорографию. Есть сомнительные ситуации, когда тень сердца перекрывает легкие и увидеть их воспаление на снимке нет возможности. Поэтому следует точно знать признаки, позволяющие на раннем этапе выявить наличие патологии:
- 1. Основной симптом болезни — кашель.
- 2. При выздоровлении после ОРВИ наступает ухудшение.
- 3. Глубокий вдох ребенок сделать не может — это приводят в кашлю.
- 4. На фоне других симптомов ОРВИ (температура, насморк, кашель ) добавляется синюшная бледность кожи.
- 5. Даже при снижении температуры тела одышка не проходит.
- 6. Температуру не сбивают жаропонижающие препараты (панадол, эффералган, тайленол).
Диагноз»пневмония» медицинский работник выставляет на основе четырех составляющих:
- 1. осмотр доктора;
- 2. снимок рентгена;
- 3. состояние ребенка;
- 4. клинический анализ крови, который покажет характер инфекции (вирусная или бактериальная).
Пневмония не развивается стремительно, для проявления ее точных симптомов должно пройти минимум 2 дня.
Чтобы не допустить развития пневмонии, при лечении респираторных заболеваний нужно:
- 1. поить ребенка как можно чаще;
- 2. проветривать комнату и увлажнять в ней воздух;
- 3. не заставлять есть во время болезни.
Если не соблюдать эти условия, слизь в легких засыхает и начинается воспаление.
Важно помнить, что антибиотики при ОРВИ не дают лечащего эффекта, поэтому пить их для профилактики воспаления легких заранее нет смысла.
После установления точного диагноза доктор принимает решение о том, где лечить больного ребенка — дома или в больнице. Новорожденных, грудничков и малышей до 2 лет педиатры госпитализируют, так как у них слабый иммунитет.
При синдроме непроходимости дыхательного тракта (закупорка бронхов, плеврит) детей любого возраста всегда госпитализируют. Восстановление после таких пневмоний длится дольше обычного и должно проходить под наблюдением врача, чтобы избежать дополнительных осложнений болезни. Если доктор поставит диагноз неосложненной пневмонии, то в исключительных случаях разрешается лечение в домашних условиях.
По результатам анализа мокроты на бакпосев определяются антибиотики, которые смогут быстро и эффективно помочь при определенном виде воспаления легких.
Большинство случаев пневмонии, по мнению доктора Комаровского, эффективно лечатся сиропами и таблетками. Вместе с ними назначают средства для отхождения мокроты, чтобы помочь бронхам очиститься от застоявшейся в них слизи. На стадии разрешения назначают физиопроцедуры и массаж. Малышам, перенесшим госпитализацию, рекомендуют прогулки и прием витаминных комплексов.
Профилактика пневмонии
Меры предупреждения развития детского организма от пневмонии заключаются в:
- закаливании организма;
- поддержании иммунитета;
- оберегании организма от переохлаждения;
- санации хронических инфекционных очагов носоглотки;
- содержании жилого помещения в чистоте.
Ослабленным детям с целью профилактики воспаления легки целесообразно заниматься дыхательной, лечебной гимнастикой и закаливанием.

